儿童脑室-腹腔分流术的技术要点
脑积水是由于颅脑疾患使得脑脊液分泌过多或(和)循环、吸收障碍而致颅内脑脊液量增加,脑室系统扩大或(和)蛛网膜下腔进行性扩大的一种病症。脑积水既可原发,也可继发于外伤、自发性出血、感染、肿瘤等,还可共病于痴呆、阿尔茨海默、帕金森氏病等神经系统疾病。
在美国和欧洲,据报道,先天性和婴儿脑积水的患病率为每1000例活产和死产0.5-0.8例[5-8]。脊髓脊膜膨出是先天性脑积水最常见的病因,占15%-25%[6,8,9]。婴儿获得性脑积水的最常见病因为出血,通常是早产引起的[10]。
脑积水具有病因复杂、机制不清、治疗困难、并发症多等特点,既可作为独立的疾病威胁人类健康,也可与伴发疾病一起使病情加重,轻症常致患者生存质量低下,重症致残致死。先天性脑积水有相当大的家族聚集性。一项针对先天性脑积水(不包括伴神经管缺陷的病例)的人群研究显示,同性双胞胎、一级亲属和二级亲属的再发危险度比分别为34.8、6.2和2.2[11]。临床治疗上,主要的治疗手段包括脑脊液分流手术、造瘘手术、脉络丛烧灼术等,各有优缺点。
分流术目前使用最多的是VP分流术,VP 分流术后第一年包括感染、堵管等并发症可达40%,第二年高达50%,至第十年时仅15%的分流管仍在发挥作用,患者一生中可能经历多次植管和分流管调整的手术。
脑室一腹腔分流术(ventricul 0peritoneal shunt,V-P分流术)是每一名神经外科医师需要熟练掌握的最基本的手术[1]。因其操作简单,效果肯定,是目前临床医师的首选分流方式。
但在神经外科疾病的治疗中,V-P分流手术的并发症发生率最高,主要有:分流感染(包括颅内或腹腔内感染,切口或皮下感染)、分流管阻塞、分流管断裂、颅内或腹腔内分流管异位、脑脊液过度引流(引起硬膜下血肿或积液,裂隙脑室综合征)、脑脊液引流不足、脑内出血、癫痫等[2, 3]。做好分流术的技术要点包括:体位、切口、分流管皮下隧道的处理、脑室穿刺点和穿刺方向、分流管的固定、分流管的选择、术中分流管的处置等。
而且,脑室腹腔分流术如同其它手术一样,第一次手术至关重要,多次分流等均为无奈之举[4]。本人根北京儿童医院神经外科做小儿分流术的经验,总结做脑积水V-P分流术的几个注意要点。
1.摆放体位的原则:枕角穿刺,头部切口一颈部一胸部一腹部切口要在一条直线上 。病儿仰卧位,将头部向穿刺侧对侧旋转,穿刺侧肩下垫衬软布卷使颈部平直。尽量使患者处于头部、颈部、胸腹部位于同一水平线上的体位。头部较腹部位置稍低 ,这样会有一种至上而下穿通条的力度,这样做便于皮下通条的通过。额角穿刺的体位摆放与此不同,平卧头稍偏即可,为了顺利穿行分流管,需再枕部做小切口中继。
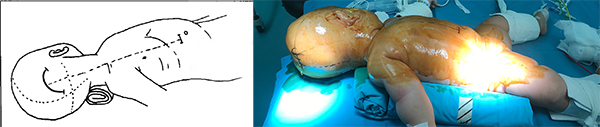
图1:图示枕角穿刺的示意图,颈部垫起,穿刺呈一条直线。斜向下倾斜。
2切口的选择:无论是枕角还是额角,切口的设计均应做到弧形切口,使分流管的走行无切口瘢痕,利于后期愈合,避免了摩擦导致分流管外漏。
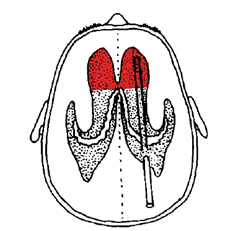
对于侧脑室枕角、额角的选择问题:以前有学者争论额角和枕角,但后来发现无论枕角还是额角穿刺,目的是将分流管脑室端的远端即脑室端有孔引流的区域防在额角相对安全的区域,此处没有脉络膜,堵管的几率相对较小。因而,审视一下侧脑室的解剖,在下图所示,脑室端所在的安全区域用红色标记,因而根据此图,术者可以看出手术方式选择的利弊。
由于历史的原因,有学者选择脑室三角区穿刺,因为穿刺路径设计的问题,目的地为脑室脉络丛密集处,会增加堵管以及后期不通的几率,即使多次放置,改变位置,也为因先天性设计的不足,造成堵管、穿到对侧等并发症层出不穷。
3.头部切口:脑室腹腔分流术时选择横窦上6cm,旁开中线3cm,做弧形瓣小切口,长约2.5cm,基底垂直于分流管走行。这种切口形成的疤痕不在分流管或分流泵的表面。与分流管平行的切口或称直切口,此切口形成的疤痕与分流管或分流泵平行,摩擦后极容易破溃、感染。在头皮切口端,用弯头组织钳夹持湿纱布一角,预先在帽状腱膜下钝性分离出一窄细长的皮囊,后可以用小指伸入测量形成最终的皮袋,用于放置分流泵。一定要记住在帽状腱膜下,后期的分流泵露出头皮、均是未能保证足够的头皮厚度,在帽状腱膜下操作造成的。术者可以用小指做皮囊的狭窄分离,并在通条穿来时用指尖顶住,确保皮囊内不会有分隔以及通条穿刺时在帽状腱膜下走行。
颅骨骨孔的选择,婴幼儿、新生儿等颅骨较薄的患者,日本的小儿神经外科医师均建议选择使用金刚砂的磨钻(diamond drill)磨除一骨孔,大小以刚好通过分流管为宜,注意骨孔内外板的平齐,勿有骨刺,有时候内板的骨刺是造成分流管拐弯的最主要的因素。
脑积水患儿因为脑组织受压迫,往往脑皮层较薄,分流管脑室端的孔洞在置入分流管后,请注意一定要封堵,比如说自体脂肪,皮下筋膜、人工硬脑膜一小块等等。如果分流后形成脑脊液漏,代表着颅内外沟通,大多会引起后期的感染。
4.通条穿刺:小儿通条做颈部预弯(如同高大上的神经血管介入导管预弯一样),过颈部时,即可轻松通过。另外由于婴幼儿的颅骨比较薄,预弯后可以使力的方向沿着头颅球形的切线位方向走行,避免蛮力会造成分流管通条进入颅内,引起严重的并发症。小儿的皮肤皮下组织疏松,很少需要做皮下浸润。通条皮下走行时需旋转前进,右手持通条,左手触摸通条头端大致位置,一般能做到缓慢而坚定的前进。通条穿刺一定要与体表皮肤构成一定深度,可以用手捏成一皮袋,将皮肤上提,便于通条穿刺,以保证通条正上方留有足够厚度的皮肤,不要太浅,旋转前进,勿使蛮力。穿刺成果后用生理盐水冲洗通条内管腔,造成润滑,避免管腔对分流管表面造成微小划伤。另外冲洗通条内管道也会减少感染的机会。
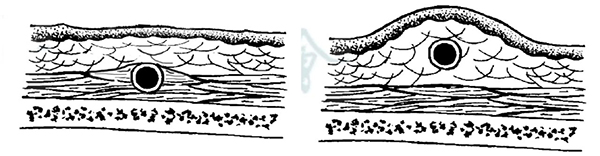
此图为颅骨处通条的通过位置,最好置于帽状建模下如左图,以免后期分流管摩擦露出。右图则有些偏浅。
5.脑室穿刺点和穿刺方向:脑室穿刺方向:
5.1额角穿刺技术:额角穿刺点为发际内2.5cm,旁开中线2.5cm(在脑积水的状态下,侧脑室扩大、尤其是侧脑室体部,从枕部骨孔到同侧眉弓中点上2cm点的直线在扩大的侧脑室体部范围内,理论上这一平面上任何穿刺点均可以穿刺到脑室),双手食指堵住双侧耳孔,对掐患者头部,可以构成一个平面,此时,放开右手,拿脑室端沿此平面穿刺,内倾斜角度对准了鼻尖的方向平面(助手食指立起,鼻尖处放一电极片,两外耳道处也可以放置电极片便于触摸)与此掐出来的平面交点,穿刺距离以三维重建CT冠状位测量结果为准,一般为6cm左右。此方法穿刺后,脑室端顶部大多位于室间孔处,如有特殊需要,可根据穿刺需求前后调整位置。
5.2枕角穿刺:1岁以下的婴幼儿建议采用此方法,枕部穿刺点为枕外隆凸上6.5cm,旁开中线2.5-3cm,从枕部切口、骨孔向同侧瞳孔中点上2cm(眉上1cm)的方向穿刺(放置电极片)。这样可以保证分流管的头端位于侧脑室的额角内(图4),而不会斜插到透明隔或到对侧脑室。画线后可以在头皮表面做一穿刺点和目标点的连线,如此线在侧面耳廓上大约三四指左右,均没问题。切开硬膜的孔不能太大,2mm即可,以防止脑脊液从扩大的间隙顺分流管和皮下隧道流出。
作者更认为应该从患儿术前CT等影像资料上矢、冠、轴位多方位定目标位以及穿刺点,做到术前穿刺角度、穿刺方向、穿刺数据心中有数。
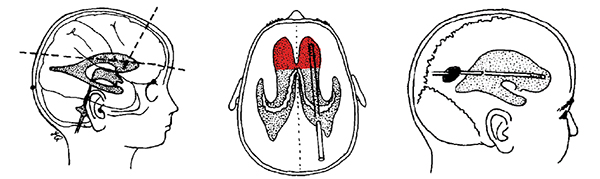
图4:显示穿刺目标位置以及穿刺路径。
6.腹部操作:脐眼上2.0cm,旁开2cm为进入点,以此为定位点(一定要找腹直肌的上方,既是定位又是为了不宜发生切口疝),腹部切口约3cm,分层切开皮下脂肪层、腹直肌前鞘和分开腹肌,腹直肌后鞘切一个小口,找到腹膜切1mm左右(管径大小)的小口,之前大家做此类切口一般选择2把血管钳夹持腹膜,但手术经验是两把夹持形成一道线,应该用三把血管钳夹持,形成一个微平面,在此平面上切开一小口,注意切口不要太大,更好的利于放入分流管的腹腔端, 放入的长度30cm左右,有一定长度的分流管在腹腔内,可以随着肠管一起蠕动, 减少分流管被包裹的可能。放入腹腔前一定要保持分流管的清洁,一定要看到腹腔端有脑脊液自然流出,形成一定滴速,即证明是通畅的。分流手术工序繁杂,操作不难但是步骤较多,脑室端流出顺畅不代表腹腔端流出顺畅,比如脑室泵内忘记排气,结扎或缝合皮下时造成管腔损伤,脑室泵放入皮囊时管路打折等等。腹腔端的分流管不需要缝合固定在腹壁上,保持润滑,这样不会牵扯管段,造成泵处扯脱。虽然术中腹部切口较小,但毕竟是开腹手术,为防止术后出现切口疝等,应避免患儿术后哭闹,腹压过高,可给予小剂量镇静,术后应仔细确认肠蠕动情况,并坚持术后24小时禁食水的原则。
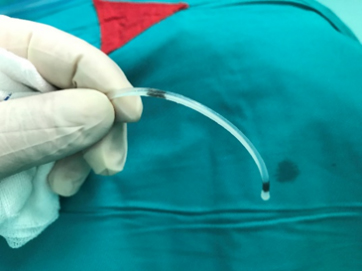
图5:分流管腹腔端放入腹腔前一定要看到脑脊液的自然滴出。
7、分流管的选择和术中处理:目前普遍选择可调压分流管,市面上有美敦力、强生、索菲撒等分流管,有文献支持,无论选择什么类型的分流管,对于最终结果都大同小异。初始压力的设置大多根据术中所测侧脑室的压力而定,一般选择为所测压力减低20-30mmhg,压力太低容易继发慢性硬膜下血肿,压力过高则起不到分流的作用。患儿术后应严密随访,定期复查头颅CT,评估分流效果,并调整分流管的压力以选择最适合患儿的压力。此时压力的调整应该以月为单位,调整过快,颅压改变波动过大容易造成硬膜下血肿。
8、V-P分流术最常见的并发症是感染,而这些感染大多在分流泵附近造成脓性物,此处原因大多为积血,血液是最好的培养基。因此,分流手术一定要有良好的止血,术野的清洁是避免感染的基础。对于放置分流泵的皮囊,一定要用生理盐水冲洗,一定要冲洗干净啊,这样血液少会减少感染的机会。如有心愿,术后把患儿的头部采用普通绷带略加压包扎,减少腔隙,减少感染的机会。
9、分流管的打开也一定是台上做好了工作,需要打开时再打开包装,避免再空气中的暴露。术中一定要把分流管和泵充满生理盐水,一定要亲自充水,不建议让器械护士帮忙,避免气泡在分流泵内阻碍引流。

图6:国外分流管脑室端的微型导向装置。
10、分流管的断裂,原因很多种,此处只说一种,神经外科大夫的通病,怕分流管脱落,于是接口处喜欢用线扎,使劲扎,扎紧点。过了没几年,分流管扎线处就会断管,从引流管腹腔端与泵接口处或与脑室端接口处。分流管管子是塑料制品,后期应力作用下,会形成一种切割,造成管子的损伤,容易造成从此处断裂。还有就是需要双道丝线结扎,打两道结,避免脱落。
11、脑室-腹腔分流术后感染是分流失败的主要原因[8],因此如何减少术后感染成为分流术关键,Mallucci CL等认为对首次行VP分流术的患者采用抗生素浸润分流管,可减少术后感染的风险和危害。目前预防性应用抗生素对术后感染的影响仍有争议[5, 6],近年国内研究表明预防性应用抗生素并不能降低V-P分流术后感染率,但可降低细菌培养阳性率[7]。但是笔者认为分流管属于异物置入体内,且价格昂贵,脑内属于无菌区域,级别应该大于膝关节,膝关节手术都要求使用抗生素,脑内植入分流管更应该在考虑范围内了。可以在术后第一天使用激素,减少炎症反应
12、有研究说分流管阻塞是脑室-腹腔分流失败的主要原因,阻塞常由脑组织、脉络丛组织。血凝块、炎症及肿瘤细胞、大网膜包裹所致[9]。以上各点均做到了,将会大大减少分流管的阻塞。
脑积水手术方式需根据患者术前评估情况进行个体化选择。每一个脑积水的患儿术前均应该做到仔细阅片,做术前规划,了解患儿颅骨的形态,侧脑室的形态,手术的大致路径,脑室端应该放置的长度等等,做到术前心中有数。
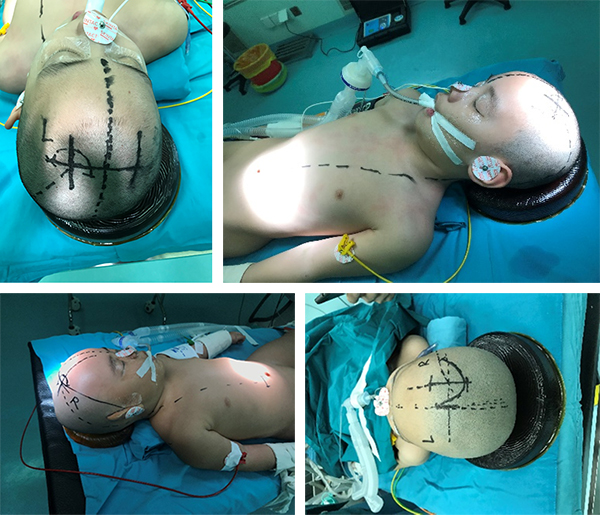
图7:脑室腹腔分流术切口以及画线。
小结与展望
近些年来,MRI新技术如三维稳态干扰序列(3DCISS)、和相位对比电影成像(cine PC)已广泛用于了解脑脊液运动特点、是否脑积水分流管梗阻及部位等,甚至可通过3D-CISS扫描评估侧脑室体积、扩大程度和脑组织的体积。
在三维重建以及AI技术的基础上,研发新的更高效的治疗方式如新术式、新分流装置、新材料甚至非外科干预措施,从而更好的改善脑积水患儿的预后,减少并发症,提高生活质量。此外,严密全面的术前评估,进行个体化诊疗设计;全程、动态追踪随访,结合AI设计随访模式以提高随访率,整体提高脑积水的诊治水平,是临床基础转化研究的方向。也是减少脑室腹腔分流术并发症应该努力的方向。
李大鹏-北京儿童医院神经外科
1. 中国医师协会神经外科医师分会, 中国脑积水规范化治疗专家共识(2013版). 中华神经外科杂志, 2013. 29(6): p. 634-637.
2. 宋明, et al., 脑室-腹腔分流术的常见并发症与对策. 中华神经外科杂志, 2011. 27(4).
3. 肖力子, 脑积水脑室-腹腔分流术后并发症的研究进展. 中南医学科学杂志, 2018. 46(1).
4. 余定庸, et al., 脑积水脑室-腹腔分流术后六例再手术经验. 中华神经外科杂志, 2006(07): p. 427-428.
5. Liu, W., et al., Antibiotic prophylaxis in craniotomy: a review. Neurosurg Rev, 2014. 37(3): p. 407-14; discussion 414.
6. 周忠清, 开颅术后颅内感染的诊断与治疗. 中华医院感染学杂志, 2005. 15(4).
7. 蒲珂, et al., 预防性应用抗生素对脑室-腹腔分流术后感染的影响. 中华神经外科杂志, 2019(03): p. 298-301.
8. 田晓静, 脑室-腹腔分流术后感染治疗及预防的研究进展. 中华神经创伤外科电子杂志, 2017. 3(5).
9. 何佳宏, et al., 脑室腹腔分流术治疗脑积水83例临床分析. 中国现代手术学杂志, 2010. 14(03): p. 213-215.
10. Naderian, N., Z. Habibi, and F. Nejat, Shunt independence in pediatric hydrocephalus. Childs Nerv Syst, 2019. 35(11): p. 2035-2036.
11. Razay, G., M. Wimmer, and I. Robertson, Incidence, diagnostic criteria and outcome following ventriculoperitoneal shunting of idiopathic normal pressure hydrocephalus in a memory clinic population: a prospective observational cross-sectional and cohort study. BMJ Open, 2019. 9(12): p. e028103.
12. Andrén, K., et al., Long-term effects of complications and vascular comorbidity in idiopathic normal pressure hydrocephalus: a quality registry study. J Neurol, 2018. 265(1): p. 178-186.
北京儿童医院神经外科李大鹏副主任医师
上一篇: 经发迹内头皮切口使用神经内镜通道手术技术治疗儿童额面部肿物如眉弓皮样囊肿等










.jpg)







.jpg)





